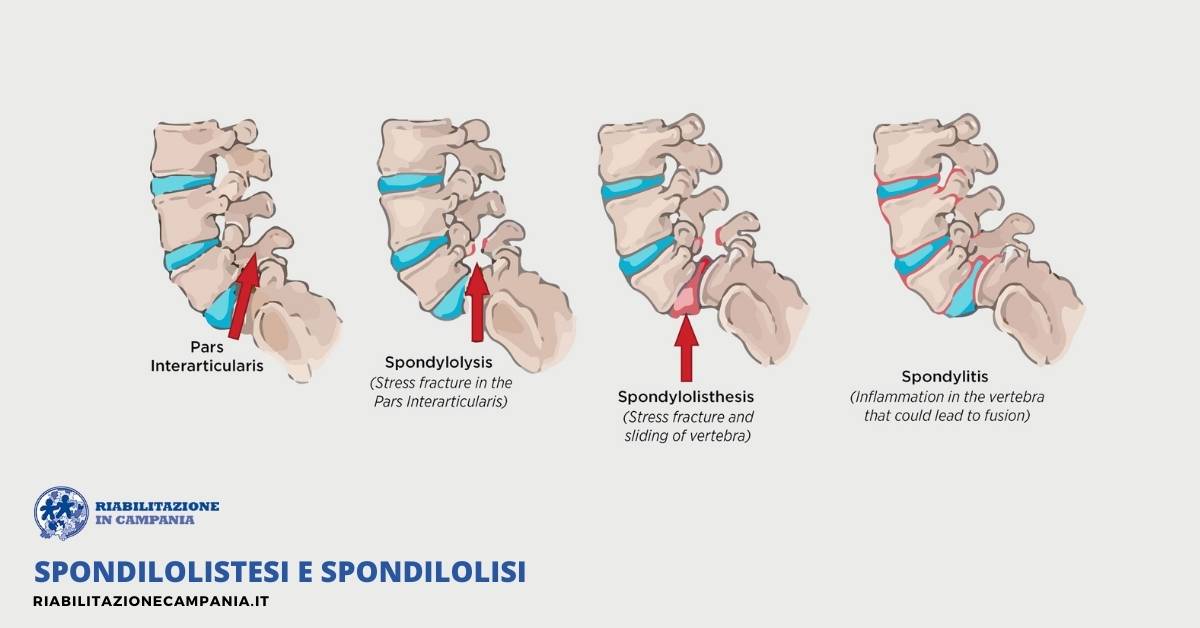
Spondilolistesi e spondilolisi
12 Ottobre 2021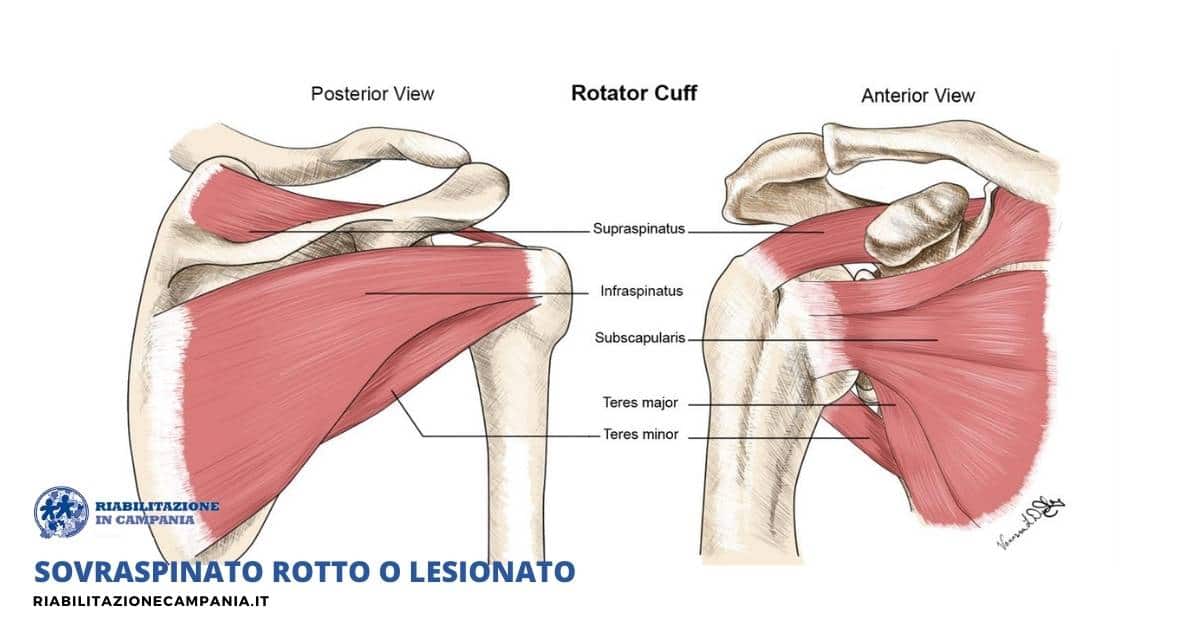
Il sovraspinato: rotto o lesionato?
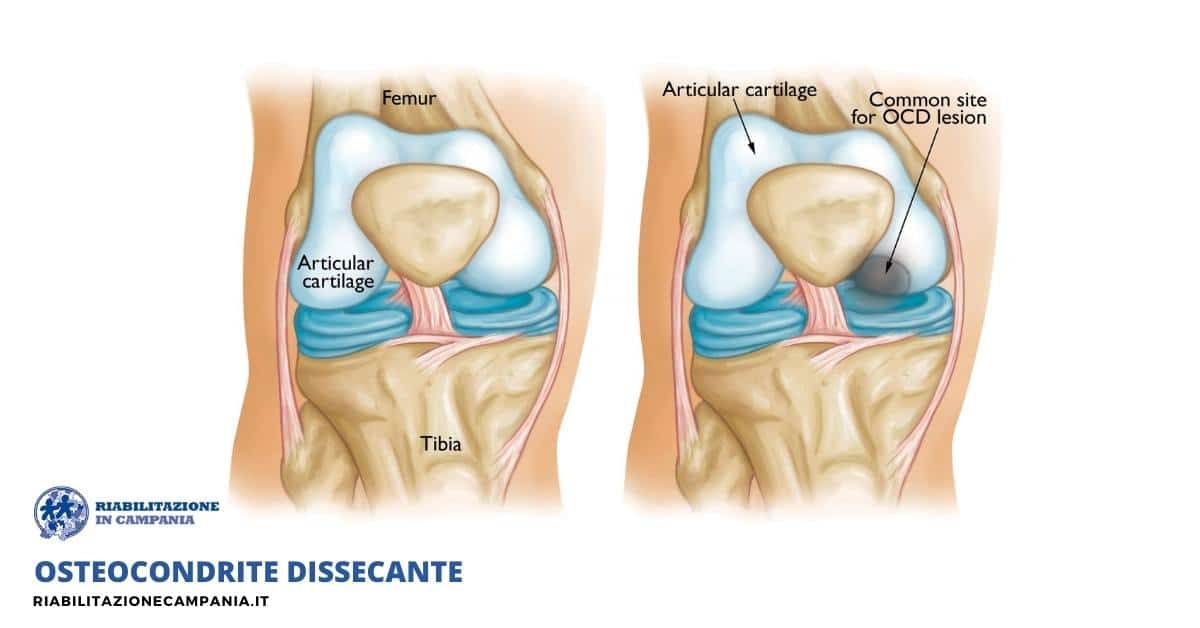
18 Ottobre 2021L’osteocondrite dissecante è una malattia ortopedica del’ apparato scheletrico che coinvolge le articolazioni e si verifica nell’ età evolutiva e al termine dell’adolescenza. L’osteocondrite colpisce l’ossificazione condrale, cioè converte la cartilagine in osso e questo può verificarsi fondamentalmente in due posizioni: nell’articolazione e nelle cartilagini di accrescimento. Ciò che caratterizza questo disturbo è l’interruzione dell’afflusso di sangue a un osso sul livello della cartilagine di accrescimento e compare molto più frequentemente nei soggetti maschi di età tra i 10 ai 20 anni che praticano attività sportiva.
L’osteocondrite si divide in:
- forma giovanile
- forma adulta
E si differenzia in base alla localizzazione:
- epifisarie, interessa l’epifisi
- apofisarie, interessa un’apofisi (punto di intersezione tra osso e tendine)
In tutte e due i casi la cartilagine non viene convertita in osso abbastanza in fretta e ciò consente la formazione di uno strato cartilagineo abnormalmente spesso. La cartilagine, non avendo vasi sanguigni si nutre per diffusione e gli strati più profondi sono sempre più scarsamente nutriti e degenerano. In genere l’osteocondrite può verificarsi in una qualunque articolazione, ma colpisce principalmente:
- ginocchio
- caviglia
- gomito
- spalla
- anca
- colonna vertebrale
Nel 75% dei casi l’osteocondrite si verifica a livello del condilo femorale del ginocchio, però esistono forme speciali di osteocondrite che prendono il nome a seconda della localizzazione:
- Osteocondrite dissecante, è una forma particolare che si diffonde in molte ossa e dove la cartilagine dà origine a frammenti
- Osteocondrosi intervertebrale
- Osteocondrosi cervicale, vertebre cervicali
- Malattia di Scheuermann, vertebre dorsali
- Displasia del gomito
- Sindrome di radio curvo
- Sindrome di Kienboeck, osso semilunare
- Osteocondrosi pubica
- Malattia di Legg-Calvè Perthes, necrosi asettica della testa del femore
- Malattia di Konig, osteocodrite dissecante al ginocchio
- Sindrome di Osgood- Schalatter
- Sindrome di Blount, epifisi prossimale tibia
- Malattia di Sever, calcagno
- Sindrome di kohler, scafoide tarsale
- Malattia di Iselin, base del V metatarso
Cause dell’osteocondrite dissecante
I fattori responsabili dell’osteocondrite dissecante sono principalmente cause traumatiche, infiammatorie o da un carente afflusso di sangue. Inoltre, l’effetto di sollecitazioni ripetute, tipiche degli atleti, porta alla frammentazione di una parte della cartilagine e dell’osso che si trova vicino la cartilagine (osso subcondrale) tale condizione fa sì che ci sia una carenza nell’afflusso di sangue e di conseguenza le cellule di un frammento osseo muoiono. Questo frammento successivamente si separa dalla cartilagine e diventa così un corpo libero articolare che causa infiammazioni e blocchi articolari. Ultimamente grazie ai recenti studi di osteologia, si è notato che quasi tutti i pazienti colpiti hanno un apporto insufficiente di vitamina D3 comportando disturbi nel metabolismo del calcio.
Sintomi e diagnosi dell’osteocondrite dissecante
Il sintomo principale è il dolore, che varia in base alla localizzazione e all’estensione. I primi sintomi compaiono nei soggetti di età tra gli 8 e i 15 anni e spesso sono interpretati erroneamente dai medici come “dolori di crescita”. I disturbi, in genere, si verificano durante e dopo l’esercizio, infatti, lo sport deve essere interrotto a causa del dolore. A seconda della gravità dei sintomi e della necrosi ossea si differenziano quattro fasi di osteocondrite:
- fase I
nella prima fase la cartilagine risulta danneggiata, inoltre la cartilagine e le aree adiacenti possono gonfiarsi
- fase II
oltre al danno cartilagineo si aggiunge anche una lesione nell’ osso sottostante
- fase III
in questa fase può succedere che l’area danneggiata si sia staccata; tuttavia, la superficie cartilaginea può essere ancora intatta.
- fase IV
Distacco completo dell’articolazione. In questa fase i frammenti ossei si spostano in modo che le parti morte si spostino verso l’interno dell’articolazione e qui si iniziano a manifestare i sintomi più comuni.
I disturbi più comuni, tra le altre cose, includono: dolore non localizzabile, gonfiore, versamenti articolari e sensazione di intrappolamento. La sintomatologia non sempre indica l’osteocondrite ma può assomigliare a una “normale lesione”, affinché il medico possa riconoscere la patologia utilizza varie procedure:
- Esami di imaging, radiografia Rx e risonanza magnetica.
- La scintigrafia ossea può dare informazioni per la diagnosi
- L’artroscopia aiuta a capire quale sia il trattamento più adatto
- Artro-risonanza magnetica, esame in cui si usa un mezzo di contrasto iniettato in sede intra-articolare. È utile nei casi più complessi
Trattamento dell’osteocondrosi dissecante
Innanzitutto, i pazienti che soffrono di osteocondrosi devono:
- riposarsi per un lungo periodo con esercizi riabilitativi e di rafforzamento muscolare con l’aiuto di un fisioterapista
- immobilizzare con un tutore o un bendaggio
- sospendere qualsiesi attività sportiva per 3-4 mesi
Il trattamento dell’osteocondrite dipende in primis dallo stadio della malattia e dall’età del paziente. Se la malattia è nella fase 1 o 2 l’osteocondrosi può essere trattata in maniera conservativa:
questo tipo di terapia ha senso nei pazienti molto giovani in cui la cartilagine di accrescimento non è ancora completamente sviluppata, il medico monitorerà la guarigione costantemente tramite esami di imaging e somministrazione di farmaci antinfiammatori non steroidei. Inoltre, è fondamentale l’approccio fisioterapico che consiste nel:
- recuperare mobilità passiva tramite:
- terapia manuale
- esercizi passivi
- controllo del dolore (laserterapia, ultrasuoni e laserterapia)
- massoterapia
- tutore, taping o kinesiotaping
- recuperare la mobilità attiva e la forza muscolare
- esercizi attivi sulla muscolatura
- terapia manuale
- diatremia
- esercizi propriocettivi
- taping o kinesiotaping
- esercizi neuromotori del movimento
Nel caso in cui non ci fossero miglioramenti dopo un po’ di tempo, è necessario un intervento chirurgico:
Molto spesso l’intervento chirurgico è usato nei pazienti con fasi 3 e 4, ed è richiesto il cosiddetto trapianto di cartilagine. Un metodo di chirurgia è la spongiosaplastica retrograda in cui viene riempito l’osso sotto la cartilagine e la stabilizzazione del frammento osseo staccato. Nel caso in cui questi metodi non elimino il dolore si prende in considerazione la possibilità di impiantare una protesi dell’articolazione, ove sia possibile.